Pancréas

Définition du pancréas
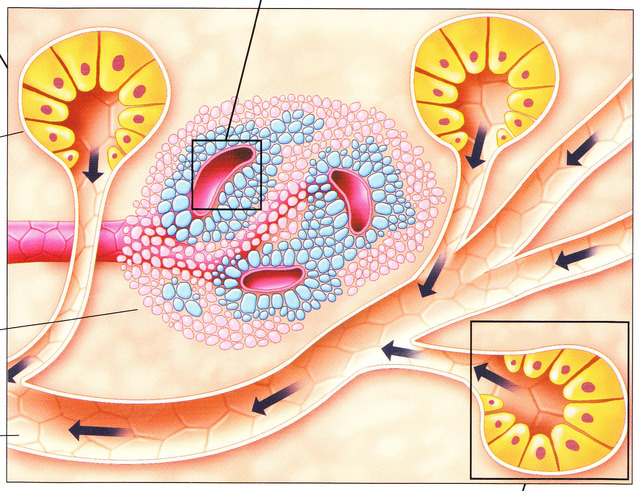
Le pancréas est un organe localisée derrière l’estomac, dans la partie supérieure et profonde de l’abdomen ( partie rétro péritonéale ).
Le cancer du pancréas commence dans les tissus de votre pancréas.
Le pancréas fait partie de l’appareil digestif et endocrinien.
Il sécrète des enzymes qui facilitent la digestion et des hormones qui aident à réguler le métabolisme des sucres.
Le liquide de sécrétion pancréatique compose de bicarbonate et enzymes digestifs : amylase, lipase, protéase est reversés le long d’un conduit situé en son centre le canal pancréatique de Wirsung.
Celui la est relié au canal cholédoque, qui vient du foie en transportant la bile.
Une fois que les aliments ont quitté l’estomac, les sucs pancréatiques et la bile aident à poursuivre leur digestion dans le duodénum.
Il sécrète l’insuline ainsi que le glucagon et d’autres hormones qui rentrent dans la circulation du sang pour aider l’organisme à utiliser et emmagasiner l’énergie provenant des aliments.
- Le cancer du pancréas survient le plus souvent chez des personnes de plus de 65 ans.
- Le cancer du pancréas se propage généralement rapidement.
- Il est rarement détecté au début ce qui est la principale raison pour laquelle souvent l’ablation chirurgicale n’est pas possible.
- Le cancer du pancréas est souvent de mauvais pronostic, même lorsque il est diagnostiqué tôt
Le cancer du pancréas survient lorsque une cellule pancréatique développe des mutations génétiques.
Ces mutations provoquent la croissance et prolifération cellulaire incontrôlé avec la formation d’une tumeur.
Le type de cellules impliquées dans un cancer du pancréas peut aider à déterminer le meilleur traitement.
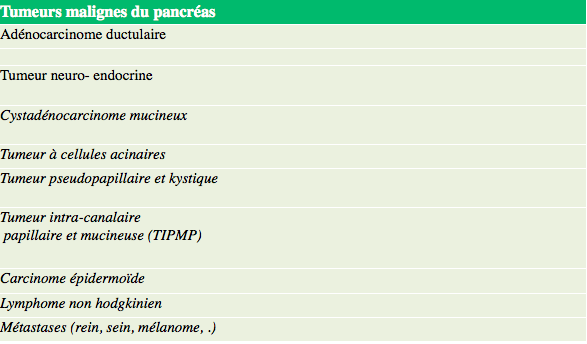
Types de cancer du pancréas
Le cancer du pancréas se manifeste dans les conduits transportant les sucs digestifs pancréatiques.
La majorité des cancers du pancréas sont des adénocarcinomes (adénocarcinome excrèto canalaire du pancréas).
Il est rare que le cancer du pancréas prenne naissance dans les cellules endocrines qui fabriquent les hormones.
Les cancers neuro endocrine du pancréas les plus fréquentes sont les insulinomes, les gastrinomes et les tumeurs non fonctionnelles.
Facteurs de risques
Les facteurs qui peuvent augmenter le risque de développer un cancer du pancréas sont les suivants :
- Âge > 60 ans.
- Tabagisme.
- Obésité.
- Régime riche en graisses et en protéines animales (nitrates utilisés pour conserver la viande).
- Pancréatite chronique.
- Antécédents personnels ou familiaux de cancer du pancréas.
- Troubles génétique héréditaires tels que : syndrome de Lynch ou cancer colorectal héréditaire sans polypose (HNPCC).
- Syndrome de Peutz-Jeghers mutation du gène BRCA2 (cancer héréditaire du sein et de l’ovaire).
Le cancer du pancréas peut parfois se développer en l’absence de tous ces facteurs de risque.
Symptômes
Le cancer du pancréas est souvent asymptomatique.
Un cancer du pancréas peut proliférer jusqu’à atteindre une taille relativement grosse sans causer de symptômes, du fait que le pancréas est dépourvu de terminaisons nerveuses capables d’envoyer des signaux de douleur au cerveau.
Lorsque la tumeur atteint une certaine dimension ou commence à s’étendre au-delà du pancréas, elle peut causer des symptômes :
- Douleurs, fréquence : 60-80 %. La douleur est localisée dans la région de l’estomac et peut s’irradier dans le dos.
- Ictère jaunisse, fréquence 40-80%. La peau et le blanc des yeux prennent une couleur jaune, l’urine devient plus foncée car la tumeur bloque le canal cholédoque et le passage de la bile.
- Prurit, fréquence 25%. Prurit (démangeais on) est associé à l’ictère.
- Amaigrissement, fréquence 50-80 %. La perte de poids est souvent inexpliquée, massive et rapide.
- Nausées, fFréquence 50%.
Consultez votre médecin traitant si vous ressentez une perte de poids inexpliquée, des douleurs abdominales, un ictère.
De problèmes de santé autres que le cancer peuvent causer des signes et symptômes similaires.
Après avoir vérifié vos antécédents médicaux et vous avoir examiné, votre médecin peut vous adresser à la consultation chirurgicale si il soupçonnera la présence d’un cancer du pancréas.
Diagnostic
Si votre médecin soupçonne un cancer du pancréas, vous prescrira la réalisation de plusieurs examens complémentaires ; l’objectif étant tout d’abord de faire le diagnostic de la tumeur et puis de voir si le cancer s’est propagé (stadification).
La stadification permet de dire s’il est possible de retirer la lésion par voie chirurgicale.
Analyses biologiques
À partir d’échantillons de votre sang, on contrôle dans quelle mesure vos organes fonctionnent normalement.
On vérifie les signes et l’importance biologique d’un éventuel ictère ( augmentation bilirubine , phosphatase alcaline, etc )
Il est programmé le dosage sanguin de certaines substances ( marqueurs )qui peuvent être détectées dans le sang des personnes atteintes de cancer.
Le deux tumoraux marqueurs dosés dans les cas de cancer du pancréas sont les protéines CA19-9 et ACE
Le contrôle du marqueur CA19-9 est le plus fiable : il est principalement utilisées pour vérifier la réaction individuelle au traitement choisi du cancer du pancréas.
Techniques d’imagerie
Ces techniques permettent de procéder à un examen approfondi des tissus, des organes et des os.
L’échographie utilise des ondes sonores à haute fréquence pour créer des images animées des organes internes, y compris la vésicule, la voie biliaire et le pancréas.
Le CT scanner ou TDM et la résonance magnétique IRM sont de techniques différentes utilisé dans le but d’obtenir une image de la tumeur et de vérifier si elle s’est étendue.
L’IRM utilise un champ magnétique puissant et des ondes radio tandis que le scanner (TDM) utilise des rayons X pour visualiser vos organes internes.
Ces tests sont généralement sans douleur et ne nécessitent aucune anesthésie.
Dans certains cas, vous pouvez recevoir une injection de colorant (moyen de contraste iodé, gadolinium) dans une veine de votre bras pour aider à mettre en évidence les zones de votre radiologue veut voir.
Endoscopie
L’endoscopie permet au médecin d’examiner l’intérieur de certaines parties du corps au moyen d’un endoscope.
Il s’agit d’un tube étroit et flexible, muni d’une lumière et d’une minuscule caméra à son extrémité.
Le diagnostic du cancer du pancréas pourrait nécessiter l’une des interventions endoscopiques suivantes :
ERCP (ou CPRE Cholangio – Pancréatographie Rétrograde Endoscopique)
Un tube mince et flexible, l’endoscope, est introduit par la gorge pour descendre jusqu’à l’estomac et au duodénum et finalement atteindre l’ouverture du canal pancréatique (papille ).
Le gastroentérologue peut alors injecter par l’endoscope un produit de contraste et effectuer des clichés radiographiques. Il repère sur la radiographie tout anomalie ou blocage des canaux biliaires et pancréatiques.
Si la tumeur obstrue les canaux biliaires ou le duodénum, le gastroentérologue pourra, à l’aide de l’endoscope, installer un petit tube métallique (appelé endoprothèse ou stent) afin de dégager l’ouverture.
Cette intervention nécessitera une anesthésie générale.
ECHOENDOSCOPIE ou échographie endoscopique
Le sonde d’échographie (dispositif à ultrasons ) est passé à travers un endoscope dans l’estomac afin d’obtenir les images.
Cette examen permet également prélever un échantillon de cellules tumorale (biopsie par écho endoscopie) pour avoir la preuve histologique de la tumeur.
Biopsie du pancréas
Une biopsie est généralement nécessaire pour établir avec certitude un diagnostic de cancer.
Cette procédure consiste à prélever un petit échantillon de tissu du pancréas, pour examen au microscope.
Il existe plusieurs modalités de réaliser une biopsie du pancréas :
- La Biopsie peut être effectué par ponction à l’aiguille fine en utilisant l’échographe ou le scanner pour diriger l’aiguille vers la lésion pancréatique suspecte.
- Le prélèvement peut se faire à l’occasion d’une CPRE ou d’une échoendoscopie.
Stadification
Une fois le diagnostic du cancer du pancréas est confirmé, Il faut déterminer le stade du cancer.
La stadification du cancer pancréatique consiste à définir la taille de la tumeur et à vérifier si elle s’est développée au-delà du pancréas , organe où elle a pris naissance.
Quatre stades ont été définis pour le cancer du pancréas.
Stade I : Le cancer est localisé exclusivement au pancréas . La tumeur peut être de taille variable,mais elle ne s’est pas propagée aux ganglions lymphatiques ni à une autre partie du corps.
T1 = taille <2cm
T2= taille > 2cm
NO
Stade II : Le cancer s’est propagé au delà du pancréas (T3) aux tissus et organes avoisinants, mais reste chirurgicalement résécable.
Les ganglions lymphatiques peuvent être envahis Stade II.
A = T3 , N0, M0
B= T1-3, N1, M0
Stade III : Le cancer localement n’est pas résécable.
Le cancer s’est propagé aux principaux vaisseaux sanguins (artère mésentérique ou tronc cœliaque), et parfois aux ganglions lymphatiques situés à proximité
T4, tout N, M0
Stade IV : Le cancer a gagné d’autres parties du corps telles que le foie, les poumons ou la cavité abdominale.
Stade IV M+
Présence de métastases
Il est important de connaître le stade du cancer : nous aidera à choisir le traitement qui vous convient le mieux.
Traitement Chirurgical
Chirurgie
- La décision de recourir à la chirurgie dépendra de la taille de la tumeur et de l’endroit où elle se trouve.
- Il ne faut pas opérer les malades dont la tumeur est non résécable ou qui ne tireront pas profit de la résection (stade III et IV)
- Au cours de l’intervention, on procédera à l’ablation totale de la tumeur et de certains tissus sains environnants.
- L’intervention sera pratiquée sous anesthésie générale (vous serez endormi) et vous serez hospitalisé durant plusieurs jours après l’opération.
- Le traitement chirurgical du cancer du pancréas est une intervention majeure, qui entraîne d’importants effets secondaires et qui nécessite plusieurs semaines de convalescence.
- Il est important de bien soupeser les avantages et risques possibles d’une telle intervention avec votre chirurgien et prendre l’avis de votre médecin traitant.
La chirurgie peut permettre de retirer en totalité la tumeur du pancréas (résection complète RO).
Trois types d’intervention sont envisageables pour un cancer du pancréas peu avancé :
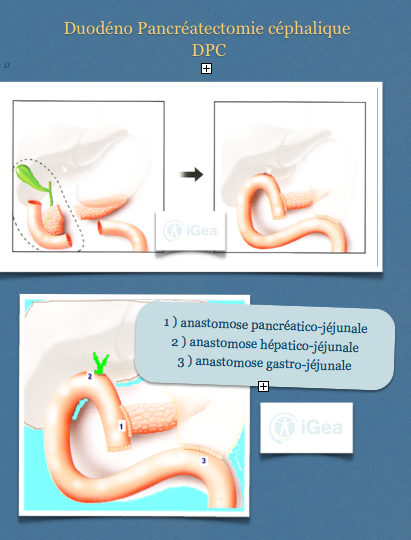
La DPC , duodéno-pancréatectomie ou opération de Whipple :
Ce type d’intervention est pratiqué lorsque la tumeur se trouve dans la partie la plus large du pancréas (la « tête »).
Le chirurgien retire :
- Ll tête du pancréas
- Une partie de l’estomac et le duodénum
- Le canal cholédoque etla vésicule biliaire
- Les ganglions lymphatique
La continuité digestive, biliaire et pancréatique est rétablie avec 3 sutures (anastomoses).
La DPC comporte une morbidité importante.
Cette morbidité est lié au risque de
- Fistule ou infection ( lâchage de la suture pancréatique – digestive).
- Hémorragie post opératoire.
- Il existe un risque de mortalité postopératoire lié aux complications.
Une jéjunostomie avec mise en place d’une sonde d’alimentation dans votre intestin peut être réalisé au cas par cas pour mieux vous alimenter. Plusieurs jours peuvent s’écouler avant que vous soyez capable de recommencer à boire et manger correctement.
Les nausées et les vomissements peuvent survenir si l’estomac a du mal à vider (retard de vidange gastrique).
Après la chirurgie, la convalescence est longue.
Vous allez passer 10-15 jours ou plus à l’hôpital, puis récupérer pendant plusieurs semaines à la maison.
Après l’ablation partielle ou totale de votre pancréas, il faudra que vous preniez des comprimés afin de remplacer les enzymes qui étaient auparavant fabriquées par votre pancréas.
Il est possible aussi qu’à la suite de la duodéno-pancréatectomie ( DPC ) vous deveniez diabétique.
Le diabète sera contrôle avec des médicaments ou des injections d’insuline.
Vous devrez suivre ce traitement de substitution pour le reste de vos jours.
Pancréatectomie totale
Cette forme d’intervention sera choisie si le cancer est présent dans l’ensemble du pancréas.
Le chirurgien enlève alors tout le pancréas, une partie de l’estomac, le duodénum ,le canal cholédoque, la vésicule biliaire, la rate et les ganglions, lymphatiques voisins. Vous devenez diabétique après pancréatectomie totale. Cette intervention est peu fréquente.
Chirurgie palliative : dérivation biliaire et gastrique
La chirurgie permettra dans ce cas de soulager les symptômes provoqués par le cancer diagnostiqué en stade avancé (III –IV) quand il ne peut être entièrement enlevée.
Dérivation biliaire reliant le cholédoque à l’intestin grêle de manière à permettre le passage de la bile et pallier les symptôme de l’ictère.
Dérivation digestive reliant l’estomac à l’intestin grêle, de manière à contourner le blocage du duodénum et permettre une alimentation orale.
Chimiothérapie
La chimiothérapie peut faire partie du traitement pour le cancer du pancréas après une intervention chirurgicale.
Elle pourra aussi aider à soulager la douleur ou à atténuer les symptômes si la tumeur ne peut être enlevée.
La chimiothérapie peut être administrée sous forme de comprimés ou par injection.
La chimiothérapie empêche le développement et la propagation des cellules cancéreuses, mais il endommage aussi les cellules qui sont en santé.
Les cellules saines pourront se rétablir avec le temps, mais dans l’intervalle, le traitement provoquera peut-être chez vous certains effets secondaires tels que : nausées, vomissements, perte d’appétit, fatigue, perte de cheveux et risque accru d’infection.
Radiothérapie
On peut utiliser la radiothérapie, seule ou en association avec la chimiothérapie, pour poursuivre le traitement du cancer du pancréas à la place de la chirurgie ou après la chirurgie (en situation adjuvante).
Elle peut aussi aider à soulager la douleur ou à atténuer les symptômes si la tumeur ne peut être enlevée.
La radiothérapie se sers d’un gros appareil qui donne la possibilité de diriger un faisceau de rayons vers l’endroit précis de la tumeur.
Le rayonnement endommage toutes les cellules ,les cancéreuses et aussi les normales, qui se trouvent dans la trajectoire du faisceau.
Pronostic
Seulement moins de 5% de l’ensemble des patients sont vivants 5 ans après le diagnostic d’adenocarcinome de la tête du pancréas.
Parmi les patients opérés « à visée curative » (résection complète RO ), le taux de survie à 5 ans est de 10 à 30 %.
Le résultat est d’autant meilleur que la tumeur est plus petite et qu’il n’y a pas d’envahissement ganglionnaire histologique (stade I ou II A).
Parmi les malades dont la tumeur n’est pas résécable, 50% sont encore vivants 6 mois après le diagnostic.
Références Bibliographiques
- Reference 1 : Test1
- Reference 2 : Test
- Reference 3 : Test
- Reference 4 : Test
- Reference 5 : Test
- Reference 6 : Test
- Reference 7 : Test
- Reference 8 : Test
- Reference 9 : Test